Частота предоставления и кратность применения. Кратность пены
В настоящее время отсутствуют не только единые подходы к разработке и внедрению нормативных документов системы стандартизации в здравоохранении, но даже понимание того, что должно относиться к документам такого рода
Федеральным законом от 27.12.2002 № 184-ФЗ «О техническом регулировании» (далее – Закон о техрегулировании) определено, что стандарт – это документ, в котором в целях добровольного многократного использования устанавливаются правила выполнения работ или оказания услуг. Стандарт также может содержать требования к терминологии. Закон не регулирует отношения, связанные с разработкой, принятием, применением и исполнением санитарно-эпидемиологических требований, однако это не означает, что его положения не распространяются на отношения, возникающие при выполнении работ или оказании услуг в сфере здравоохранения.
↯ Больше статей в журнале
В свою очередь, Закон об охране здоровья, не дав определения термину «стандарт», ввел новое словосочетание – «стандарт медицинской помощи». Под стандартами медицинской помощи предлагается понимать некие документы, которые разрабатываются в соответствии с номенклатурой медицинских услуг и включают в себя усредненные показатели частоты предоставления и кратности применения:
1) медицинских услуг;
2) зарегистрированных и разрешенных к медицинскому применению на территории РФ лекарственных препаратов с указанием средних суточных и курсовых доз;
3) медицинских изделий, имплантируемых в организм человека;
4) компонентов крови;
5) видов лечебного питания, включая специализированные продукты лечебного питания;
6) иного, исходя из особенностей заболевания (состояния).
Разработкой стандартов медицинской помощи занимается Минздрав России.
В качестве источников необходимой для выполнения работы информации использовались официальный сайт Минздрава России и СПС «КонсультантПлюс». Размещение на сайте Минздрава России приказов об утверждении стандартов медицинской помощи с датами регистрации в период с 4 сентября по 29 декабря 2012 г. началось только с 17 января 2013 г. Регистрация приказов Минюстом России началась лишь в марте 2013 г., а последний приказ прошел регистрацию 28 мая 2013 г.
Обнаруженные недостатки
В ходе анализа, проведенного в декабре 2013 г., выяснилось, что из 795 приказов, утверждающих стандарты медицинской помощи, на сайте Минздрава России размещены только 785. Два из них относятся к числу 7 приказов, утративших силу в соответствии с приказом Минздрава России от 31.07.2013 № 512н. Еще два приказа были размещены на сайте 22 января и 4 февраля 2013 г. под одним номером (№ 1198н), в то время как приказ, размещенный 22 января, имеет номер 891н. У двух других приказов (№1221н и №1222н) перепутаны не только номера, но и приложения. Стандарты, утвержденные приказами № 636н и № 1141н, имеют абсолютно одинаковое содержание, в связи с чем приказ № 636н был отменен, но оставлен на сайте среди действующих приказов. Остается добавить, что на сайте Минздрава России отсутствуют 14 приказов об утверждении стандартов медицинской помощи, при этом в СПС «Консультант-Плюс» они есть. На сайте Минздрава России еще 26 ноября 2013 г. были размещены два стандарта медицинской помощи, которые до сих пор не утверждены приказами. В то же время приказ от 24.12.2012 № 1459н, зарегистрированный Минюстом России 28.05.2013, появился на сайте Минздрава России только 3 июля 2013 г.
При знакомстве с документами выяснилось, что тексты стандартов содержат многочисленные ошибки в написании кодов медицинских услуг и лекарственных средств, а также орфографические ошибки. Например, в тексте приказа Минздрава России от 09.11.2012 № 885н «Об утверждении стандарта первичной медико-санитарной помощи при переломах тел (диафизов) локтевой и лучевой костей» использован код A11.02.001 вместо А11.01.002, что превращает подкожное введение лекарственных препаратов в биопсию мышцы. В двух стандартах первичной медико-санитарной помощи вид оказываемой помощи при описании «модели пациента» указывается как «специализированная».
В ряде приказов Минздрава отсутствует необходимая информация. Например, в приказе от 24.12.2012 № 1522н нет данных об усредненном показателе кратности применения рентгенографии легких, а в приказе Минздрава России от 09.11.2012 № 708н – о средних суточных и курсовых дозах лекарственных препаратов. Допущены также ошибки в написании наименований лекарственных препаратов (например, преднизалон вместо преднизолон в приказе Минздрава России от 07.11.2012 № 614н, фосувастатин вместо флувастатин в приказе от 09.11.2012 № 751н).
В стандарте первичной медико-санитарной помощи при системной красной волчанке, утвержденном приказом от 09.11.2012 № 761н, антибиотик кларитромицин отнесен к препаратам кальцитонина, являющимся регулятором кальциево-фосфорного обмена.
В стандарте, утвержденном приказом Минздрава России от 07.11.2012 № 620н, средние суточные и курсовые дозы дротаверина указываются в миллилитрах, а в стандарте, утвержденном приказом от 20.12.2012 № 1206н дозы метилпреднизолона – в микрограммах, хотя их следовало бы указывать в миллиграммах. Приказ Минздрава России от 29.12.2012 № 1690н устанавливает, что средняя дневная доза свежезамороженной плазмы, полученной методом афереза, составляет 300 миллиграмм, а не миллилитров.
В некоторых стандартах медицинской помощи усредненный показатель частоты предоставления лекарственных препаратов равен нулю, т. е. лекарственные препараты не предполагается использовать, но при этом указываются их средние суточные и курсовые дозы (приказы от 09.11.2012 № 778н, от 20.12.2012 № 1136н).
Иными словами, разнообразие ошибок, выявляемых в стандартах медицинской помощи, настолько велико, что какое-либо использование этих документов становится невозможным без предварительной доработки.
Можно также отметить, что приказы ни к кому не обращены, не устанавливают никаких ответственных лиц и сроков исполнения, а также не содержат мероприятий, подлежащих исполнению. В самих стандартах медицинской помощи речь идет только о статистической вероятности предоставления медицинских услуг или назначения лекарственных препаратов, а также применения медицинских изделий. Усредненный показатель частоты то ли проведения мероприятий, то ли предоставления медицинских услуг, указанных в стандарте медицинской помощи, может быть менее 100% даже при наличии соответствующих медицинские показаний. Указанное в документе мероприятие проводится 100% пациентов только в случае, если пациенты соответствуют какой-то выбранной неизвестно кем «модели».
Отличие медицинской услуги от просто услуги
Следует обратить внимание на то, что медицинские услуги в отличие от любых других услуг не могут никому предоставляться и не могут никем потребляться. Подобное обстоятельство обусловлено тем, что «медицинская услуга» – это медицинское вмешательство. Вмешательства подобного рода выполняются медицинским работником в виде медицинских обследований и (или) медицинских манипуляций, затрагивающих физическое или психическое состояние человека и имеющих профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность (п. 4 и 5 ст. 2 Закона об охране здоровья). Медицинские вмешательства (медицинская услуга) с точки зрения экономики – это работа, финансируемая государством и выполняемая медицинскими работниками во благо неограниченного круга лиц (всего сообщества), даже если вмешательства производятся в отношении одного человека.
Для сравнения можно воспользоваться определением, которое дано термину «услуга» в Налоговом кодексе РФ. Услугой для целей налогообложения признается предпринимательская деятельность, результаты которой не имеют материального выражения, реализуются и потребляются в процессе этой деятельности конкретным потребителем, т. е. клиентом, самостоятельно заплатившим за услуги или получившим услуги за счет организации, заключившей договор возмездного оказания услуг (ч. 5 ст. 38 НК РФ).
Медицинская помощь, понимаемая не как процесс взаимодействия медицинского работника с заболевшим гражданином, а как некий комплекс четко не обозначенных законом мероприятий, направленных на поддержание и (или) восстановление здоровья, включающих в себя предоставление медицинских услуг, может быть стандартизирована. Но это могут быть только стандарты, относящиеся к проблемам технического оформления / построения данного комплекса мероприятий. Другими словами, «стандарты медицинской помощи», разработанные в соответствии с номенклатурой медицинских услуг и включающие в себя усредненные показатели частоты предоставления и кратности применения медицинских услуг, не могут регламентировать работу, выполняемую медицинскими работниками в форме оказания медицинской помощи. Эти документы по своей сути стандартами медицинской помощи не являются, т. к. не имеют непосредственного отношения к процессу оказания помощи.
Это положение косвенно закреплено в п. 7 ст. 80 Закона об охране здоровья, который устанавливает, что стандарты медицинской помощи предназначены для формирования на их основе Программы государственных гарантий бесплатного оказания гражданам медицинской помощи с учетом порядков оказания медицинской помощи, а не для оказания медицинскими работниками помощи заболевшему гражданину.
Систематизация документов
Чтобы исправить технические ошибки и упорядочить массив документов, был использован формат электронных таблиц с расширением (.xlsx). Все документы были распределены по 3 группам:
- стандарты скорой медицинской помощи (67 документов);
- стандарты первичной медико-санитарной помощи (268 документов);
- стандарты специализированной медицинской помощи (460 документов).
Электронные таблицы формировались двух типов. В таблицы первого типа включались данные об усредненных показателях частоты предоставления какой-либо медицинской услуги пациентам с одним и тем же кодом МКБ-10, а также данные о средней кратности применения медицинской услуги в расчете на одного пациента. В таблицы второго типа вошли лекарственные препараты, виды лечебного питания (включая специализированные продукты лечебного питания, компоненты крови), а также медицинские изделия, имплантируемые в организм человека. В результате выполненной работы вместо 795 файлов с множеством таблиц были получены всего 3 файла, содержащие по две электронные таблицы. При желании любой пользователь легко может свести полученные таблицы в одну или же для работы с ними воспользоваться любой системой управления базой данных.
Созданные электронные таблицы позволяют не только выявлять ошибки, но и проводить различные виды анализа их содержимого. Например, анализ частоты включения тех или иных медицинских услуг в стандарты медицинской помощи (рейтинговый анализ) показал, что достаточно всего 682 медицинской услуги (20,9% от общего количества медицинских услуг) для того, чтобы на 80% обеспечить ассортимент медицинских услуг любого стандарта медицинской помощи. Наиболее часто в стандарты медицинской помощи включались такие медицинские услуги, как анализ крови биохимический общетерапевтический, анализ мочи общий, общий (клинический) анализ крови развернутый, регистрация электрокардиограммы.
Полученный результат полностью согласуется с принципом Парето, который в наиболее общем виде формулируется как «20% усилий дают 80% результата, а остальные 80% усилий – лишь 20% результата».
Исследование также выявило 860 медицинских услуг (26,3% от общего числа медицинских услуг, включенных в документы), которые были включены лишь в один документ. К числу таких услуг относятся, например, медицинские услуги по реабилитации пациента, перенесшего трансплантацию легких, или применение грелки.
Лекарственное обеспечение и стандарты медицинской помощи
Анализ частоты включения тех или иных лекарственных средств (рейтинговый анализ) в документы показал, что достаточно всего 299 наименований лекарственных средств (по МНН), чтобы на 80% обеспечить ассортимент лекарственных средств, входящих в любой стандарт медицинской помощи. Наиболее часто в документы включались натрия хлорид, преднизолон, диазепам, лидокаин, йопромид, диклофенак, трамадол, дексаметазон, цефтриаксон, флуконазол.
Были выявлены лекарственные средства 184 МНН (16,0% от общего числа включенных в документы лекарственных средств), которые были включены только лишь в какой-нибудь один единственный документ. К числу таких лекарственных средств относятся, например, эрлотиниб, эстриол, этакриновая кислота, этинилэстрадиол, этифоксин.
Проведенный анализ показал, что при формировании документов не было учтено установленное законом положение о том, что при оказании гражданам медицинской помощи обеспечение лекарствами должно производиться преимущественно лекарственными препаратами, входящими в перечень ЖНВЛП, стоимость которых в этом случае не подлежит оплате из личных средств граждан. Назначение и применение по медицинским показаниям лекарственных препаратов, не входящих в перечень ЖНВЛП, возможно в случаях их замены из-за индивидуальной непереносимости, а также по жизненным показаниям (п. 2, ст. 80 Закона об охране здоровья).
Практически аналогичное требование содержится в п. 5 ст. 37 Закона об охране здоровья. В соответствии с этим пунктом назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии.
Ассортимент лекарственных средств, включенный в стандарты медицинской помощи, только на 40,5% совпадает с ассортиментом, включенным в перечень ЖНВЛП, что делает проблематичным выбор лекарственных средств, назначение и применение которых возможно без нарушения законодательно установленных ограничений.
Назначение лекарственных средств затрудняется также тем, что в стандартах медицинской помощи отсутствуют данные о формах выпуска (лекарственных формах), а от формы выпуска зависит включение лекарственного препарата в перечень ЖНВЛП. Отсутствуют также дозировки и тем более названия торговых позиций (медикаментов). Вместе с тем именно для каждой торговой позиции производителями продукции разрабатываются отдельные инструкции по применению, учитывающие не только комплектацию, но и особенности первичной и вторичной упаковки.
Таким образом, утвержденные приказами Минздрава России документы, носящие название «стандарты медицинской помощи», не могут применяться ни лечащими врачами при оказании медицинской помощи, ни страховыми медицинскими организациями для наложения штрафных санкций, ни организаторами здравоохранения для расчета экономических показателей. В настоящее время отсутствуют не только единые подходы к разработке и внедрению нормативных документов системы стандартизации в здравоохранении, но даже понимание того, что должно относиться к документам такого рода. В результате этого не только существенно тормозится развитие государственной системы оказания медицинской помощи гражданам, но и снижается эффективность использования имеющихся ресурсов.
Вместе с тем выполненная работа показывает, что утвержденные приказами Минздрава России стандарты медицинской помощи хотя и не могут использоваться в качестве документов прямого действия, но после проведения дополнительной обработки вполне применимы в качестве основы для организации оказания медицинской помощи в случае применения технологий, обеспечивающих создание единого информационного пространства.
Стандарт обеспечения лекарственными средствами
Для приобретения на фармацевтическом рынке медикаментов, необходимых в лечебном процессе, медицинской организации требуется оформить техническое задание, содержащее информацию не только о названии действующего вещества по МНН, но также сведения о других технических условиях, существенно влияющих на потребительские свойства приобретаемого товара и его цену (дозировка, форма выпуска и др.). В ряде случаев принципиально важным может быть указание на количество разовых доз в потребительской упаковке, комплектацию и свойства упаковки. Отсюда следует, что организация и оказание медицинской помощи на основе стандартов медицинской помощи невозможны без внесения в перечни лекарственных препаратов, включенных в эти документы, дополнительных сведений в виде дозировок, форм выпуска продукции (лекарственных форм), фасовки, а иногда даже торговых наименований или информации о производителе продукции.
Понятно, что в рамках документов, утверждаемых на федеральном уровне, сделать это не позволяет Федеральный закон от 26.07.2006 № 135-ФЗ «О защите конкуренции». Однако можно воспользоваться зафиксированным в ст. 17 Закона о техрегулировании правом каждой организации разрабатывать и утверждать стандарты самостоятельно исходя из необходимости применения этих стандартов для совершенствования выполнения работ, а также для использования полученных в различных областях знаний результатов исследований и разработок.
Применение Закона о техрегулировании в данном случае вполне обосновано, поскольку речь идет не о регулировании процесса оказания медицинской помощи, а о планировании затрат финансовых средств, направляемых на приобретение лекарственных средств. Без проведения процедур планирования невозможно выполнить требования Закона о контрактной системе. В соответствии с Законом государственные органы, органы управления государственными внебюджетными фондами, муниципальные органы, казенные учреждения и иные юридические лица при планировании и проведении закупок должны исходить из необходимости достижения результатов, предусмотренных государственными программами РФ и субъектов РФ, а также муниципальными программами. Программа государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 г. и на плановый период 2015 и 2016 гг. предусматривает, что порядок формирования и структура тарифа на оплату медицинской помощи, оказываемой в рамках базовой программы ОМС, устанавливаются Законом об ОМС. В соответствии с данным Законом структура тарифа на оплату медицинской помощи включает в себя расходы на приобретение лекарственных средств.
С целью исполнения требований различных нормативных правовых актов в каждой медицинской организации, взяв за основу утвержденные приказами Минздрава России стандарты медицинской помощи, можно локальными нормативными актами утвердить стандарты обеспечения лекарственными средствами медицинской помощи, оказываемой в данной медицинской организации.
Процесс создания стандарта лекарственного обеспечения можно продемонстрировать на следующем примере. Медицинская организация, оказывающая специализированную медицинскую помощь, желает иметь в арсенале препараты гидрокортизона. Гидрокортизон (по МНН) включен в 127 стандартов специализированной медицинской помощи, утвержденных Минздравом России, и может быть использован при заболеваниях и состояниях, имеющих 329 кодов, входящих в 9 классов МКБ-10. На основании проведенного анализа сведений о деятельности стационара (форма 14, утв. приказом Росстата от 14.01.2013 № 13) можно сделать вывод о том, что в данной медицинской организации препараты гидрокортизона могут применяться при заболеваниях, входящих только в 4 класса МКБ-10, например, при заболеваниях эндокринной системы, глаза и его придаточного аппарата, кожи и подкожной клетчатки, а также костно-мышечной системы и соединительной ткани. Из 22 стандартов медицинской помощи, относящихся к данным классам МКБ-10, медицинскую организацию интересуют, скажем, только 7 стандартов специализированной медицинской помощи: при тиреотоксикозе, при глаукоме, при тяжелых формах атопического дерматита, а также при поражении межпозвонкового диска и других отделов позвоночника с радикулопатией. Проведя несложные операции по отбору нужных показателей с помощью фильтров из сводной электронной таблицы всех стандартов специализированной медицинской помощи (о которой мы уже упоминали выше), можно составить таблицу стандартов специализированной медицинской помощи, содержащих гидрокортизон.
Распределение препаратов гидрокортизона по классам МКБ-10 позволит создать «стандарт обеспечения лекарственными средствами медицинской помощи» (утверждается приказом главврача, рис. 1).
Рис. 1. Стандарт обеспечения лекарственными средствами медицинской помощи
Подобным образом в стандарт обеспечения лекарственными средствами медицинской помощи последовательно включаются все лекарственные средства, необходимые для обеспечения деятельности медицинской организации.
В итоге получается нормативный документ, являющийся основой для составления технического задания для закупки лекарственных средств и содержащий основные качественные и количественные характеристики объекта закупки, существенно влияющие на потребительские свойства закупаемой продукции.
По завершении торгов победившая фармацевтическая организация представляет спецификации для подписания контракта. Спецификации заполняются по форме, установленной заказчиком с использованием данных из Государственного реестра лекарственных средств, а также с указанием производителя, количества единиц, стоимости одной единицы и суммарной стоимости торговой позиции с учетом НДС. При объединении спецификаций в одну таблицу получается новый документ – формулярный перечень лекарственных средств, в который можно вставлять дополнительные столбцы с необходимой информацией, например, о вхождении в перечень ЖНВЛП, зарегистрированной цене и т.п. Дополнение стандарта обеспечения лекарственными средствами медицинской помощи этими данными, а также кодами отдельных рубрик или блоков МКБ-10 в соответствии со структурой обращаемости за медицинской помощью, приводит к появлению нового документа – Формуляра обеспечения лекарственными средствами медицинской помощи, оказываемой в данной медицинской организации. Этот документ служит для информирования всех заинтересованных сторон о наличии в медицинской организации медикаментов, предназначенных для оказания медицинской помощи в соответствии с программой государственных гарантий. Распределение имеющихся лекарственных средств по классам заболеваний в зависимости от основного фармакологического действия позволяет врачу оперативно принимать решение о назначении медикаментозной терапии в зависимости от имеющейся клинической ситуации.
Протокол об оказании медицинской помощи
В каждой медицинской организации на основе утвержденных Минздравом России стандартов медицинской помощи может быть составлен особый документ – Протокол об оказании медицинской помощи в условиях данной медицинской организации. Этот протокол, содержащий информацию о реально проводимых медицинских вмешательствах, оформляется в качестве приложения к договору на оказание и оплату медицинской помощи, заключаемому между страховой медицинской организацией и медицинской организацией (см. образец документа).
По своей юридической сути данный документ, так же как и Формуляр обеспечения лекарственными средствами медицинской помощи, является вариантом широко распространенного договора присоединения. Каждому человеку хорошо известен договор присоединения в виде паспорта и трудовой книжки, а в системе ОМС – в виде тарифного соглашения. В соответствии со ст. 428 ГК РФ договором присоединения признается договор, условия которого определены одной из сторон в формулярах или иных стандартных формах и могут быть приняты другой стороной не иначе, как путем присоединения к предложенному договору в целом.
Принципиально важно, что присоединившаяся к договору сторона вправе потребовать расторжения или изменения договора, если договор присоединения исключает или ограничивает ответственность другой стороны за нарушение обязательств, либо содержит другие явно обременительные для присоединившейся стороны условия, которые она не приняла бы при наличии у нее возможности участвовать в определении условий договора.
Протокол об оказании медицинской помощи формируется в форме электронной таблицы, что позволяет, открывая и скрывая столбцы или строки, а также используя установленные математические формулы, очень быстро получать итоговый документ. Этот документ фиксирует соглашение, достигнутое между СМО и медицинской организацией не только в части ассортимента применяемых в медицинской организации медицинских вмешательств, методов обследования и лекарственных средств, но также в части финансирования и ответственности.
Предлагаемый вариант использования утвержденных приказами Минздрава России стандартов медицинской помощи позволяет без применения принуждения стимулировать медицинских работников к постоянному повышению уровня профессиональной подготовки. За счет использования единых подходов при разработке и внедрении норм и правил, а также систем учета и контроля с применением современных информационных технологий имеется возможность повышения эффективности использования ограниченных ресурсов и объективизации оценки трудовой деятельности медицинских работников.
Стандарты медицинской помощи и ОМС
При работе медицинской организации в системе ОМС финансирование осуществляется в соответствии с Тарифным соглашением. В заключаемых тарифных соглашениях по реализации территориальных программ ОМС фиксируются согласованные положения о формировании, изменении и применении тарифов на медицинские услуги, оказываемые медицинскими организациями застрахованным лицам по программе ОМС.
Тарифы изменяются (пересматриваются) при изменении программ ОМС, в том числе изменении нормативных и правовых актов РФ и субъектов РФ, регламентирующих приобретение медикаментов. Кроме того, их пересмотр происходит при включении в систему ОМС новых видов, условий, профилей (специальностей) медицинской помощи. Если средства использованы не по целевому назначению, расходы медицинских организаций не возмещаются за счет средств ОМС.
В то же время в изъятии финансовых средств со счетов медицинской организации участвует большое число контролирующих организаций, в число которых входят также фонды ОМС и страховые медицинские организации (СМО). Несмотря на то что процесс создания и утверждения стандартов медицинской помощи еще не завершен и не разработаны критерии оценки качества медицинской помощи федеральным органом исполнительной власти на основе соответствующих стандартов медицинской помощи, СМО уже налагают штрафные санкции на медицинские организации по результатам проведения так называемой «экспертизы качества медицинской помощи».
В результате проведения экспертизы качества медицинской помощи к медицинской организации применяются финансовые санкции в размере до 70% от суммы, якобы необоснованно предъявленной к оплате медицинской организацией (ч. 4 ст. 28 Закона об ОМС). Вместе с тем критерии оценки качества медицинской помощи, необходимые для проведения экспертизы, вступают в силу только с 2015 г.
Перечень оснований для отказа в оплате медицинской помощи либо для уменьшения оплаты медицинской помощи достаточно велик для того, чтобы оставить медицинскую организацию без денег. Примечательно, что сумма, не подлежащая оплате по результатам медико-экономического контроля, медико-экономической экспертизы или экспертизы качества медицинской помощи, просто удерживается из суммы, предусмотренной для оплаты медицинской помощи, оказанной медицинскими организациями, если не будет добровольно возвращена (ч. 1 ст. 41 Закона об ОМС).
Таким образом, целевые деньги, выделенные государством на оказание гражданам медицинской помощи, в соответствии с действующим законодательством без особых проблем и в неограниченном размере переходят в собственность коммерческой организации – страховой медицинской организации. А ведь согласно Закону об ОМС страховая медицинская организация даже не является страховщиком, т. к. осуществляет только отдельные полномочия страховщика (ч. 1 ст. 14 Закона об ОМС) и не отвечает своими деньгами перед застрахованными лицами. Да и сама система ОМС не является страхованием, т. е. лицензируемым видом предпринимательской деятельности. Обязательное медицинское страхование – это вид обязательного социального страхования (ч. 1 ст. 3 Закона об ОМС), которое является частью государственной системы социальной защиты населения.
В условиях замедления роста экономики страны недостатки системы ОМС становятся все более очевидными. Дефицит финансовых средств постепенно увеличивает разрыв между государственными обязательствами и реальными возможностями медицинских организаций, участвующих в реализации Программы госгарантий бесплатного оказания гражданам медицинской помощи. Выход из сложившейся ситуации возможен за счет повышения эффективности использования финансовых средств и конкретизации государственных обязательств. Создаваемые на основе утвержденных приказами Минздрава России документов протоколы об оказании медицинской помощи, стандарты и формуляры обеспечения лекарственными средствами медицинской помощи помогут не только объективно рассчитать тарифы на медицинскую помощь, но и конкретизировать обязательства медицинских организаций, а также повысить эффективность использования выделенных финансовых средств.
Образец документа
Вариант оформления протокола об оказании медицинской помощи
Препарат Дицинон – это средство скорой помощи, которое используется для остановки кровотечений различной природы происхождения.
Форма выпуска и состав
Выпускается Дицинон в таблетках и в форме раствора для инъекций.
Активное вещество препарата – этамзилат. Его концентрация в одной таблетке – 250 мг, в 1 мл раствора – 125 мг.
В качестве вспомогательных компонентов в таблетки Дицинон входят безводная лимонная кислота, кукурузный крахмал, стеарат магния, повидон К25, лактоза.
В составе раствора, помимо этамзилата, присутствуют дисульфит натрия, вода для инъекций, гидрокарбонат натрия (в ряде случаев необходим для коррекции уровня pH).
Таблетки поступают в аптеки расфасованными по 10 штук в блистеры, продаются по 10 блистеров в картонной упаковке. Раствор для внутримышечного и внутривенного введения реализуется в ампулах из бесцветного стекла объемом 2 мл, по 10 ампул в блистере, по 5 блистеров в картонной пачке.
Показания к применению
Применение Дицинона показано для лечения и профилактики капиллярных кровотечений различной природы происхождения.
Согласно инструкции, этамзилат эффективен при:
- Кровотечениях, возникающих во время и после хирургических вмешательств на всех хорошо васкуляризированных (пронизанных кровеносными сосудами) тканях в акушерстве и гинекологии, ЛОР-практике, стоматологии, пластической хирургии, урологии, офтальмологии;
- Меноррагии, в том числе первичной, а также у женщин с внутриматочным контрацептивом;
- Кровоточивости десен;
- Гематурии;
- Носовых кровотечениях;
- Метроррагии;
- Диабетической микроангиопатии, включая гемофтальм, геморрагическую диабетическую ретинопатию и т.д.;
- Геморрагических нарушениях мозгового кровообращения у новорожденных детей, в том числе у недоношенных.
Противопоказания
В соответствии с инструкцией к Дицинону, применение препарата противопоказано, если у пациента обнаружены:
- Неопластические (опухолевые) заболевания лимфатической и кроветворной тканей, включая остеосаркому, миелобластный и лимфобластный лейкоз;
- Тромбоз;
- Острая порфирия;
- Тромбоэмболия;
- Гиперчувствительность к компонентам таблеток/раствора.
С осторожностью используют Дицинон для лечения пациентов с тромбозом или тромбоэмболией в анамнезе, а также в случаях, когда причиной кровотечения является передозировка антикоагулянтов.
Способ применения и дозировка
Оптимальная суточная доза Дицинона в таблетированной форме для взрослого человека – от 10 до 20 мг на 1 кг веса тела. Делят ее на 3 или 4 приема.
Как правило, средняя разовая дозировка составляет 250-500 мг, в исключительных случаях ее увеличивают до 750 мг. Кратность применений Дицинона та же, 3-4 раза в сутки.
При меноррагии суточная доза этамзилата – от 750 мг до 1 г. Дицинон начинают принимать с 5 дня ожидаемой менструации и до 5 дня следующего цикла.
После хирургических вмешательств препарат рекомендуется принимать каждые 6 часов по 250-500 мг. Прием таблеток продолжают до тех пор, пока сохраняется угроза развития кровотечения.
Для ребенка разовая доза составляет 10-15 мг на 1 кг веса тела. Кратность применений – 3-4 раза в день.
В инструкции к Дицинону указано, что раствор для инъекций предназначен для медленных внутривенных или внутримышечных инъекций. В тех случаях, когда средство разводят физраствором, инъекцию следует делать немедленно.
Для взрослого человека суточная доза составляет 10-20 мг/кг/сутки, делить ее следует на 3-4 введения.
В профилактических целях при оперативных вмешательствах Дицинон вводят в/в или в/м в дозе 250-500 мг примерно за один час до операции. Во время проведения хирургической операции препарат вводят внутривенно в аналогичной дозе, при необходимости введение этой дозы повторяют еще раз. В постоперационном периоде применять Дицинон рекомендуется в первоначальной дозировке каждые 6 часов до тех пор, пока не исчезнет риск развития кровотечения.
Детям раствор назначают в дозе 10-15 мг/кг/сутки, разделенных на 3-4 инъекции. В неонатологической практике Дицинон вводят в мышцу или очень медленно в вену в дозе 12,5 мг/кг (указанная доза этамзилата соответствует 0,1 мл раствора). Лечение начинают в первые два часа жизни ребенка.
Побочные действия
Применение Дицинона может сопровождаться головными болями, парестезией нижних конечностей, головокружением, изжогой, тошнотой, чувством тяжести в эпигастральной области, гиперемией кожи лица, аллергическими реакциями, снижением систолического давления.
Особые указания
Раствор для инъекций Дицинон предназначен исключительно для применения в поликлиниках и стационарах больниц.
Запрещено смешивать раствор в одном шприце с любым другим лекарственным средством. Противопоказано применять раствор в том случае, если он изменил окраску.
Следует иметь в виду, что Дицинон в дозе 10 мг/кг, введенный за один час до декстранов, предотвращает их антиагрегантное действие. А Дицинон, введенный после декстранов, не оказывает гемостатического действия.
Дицинон несовместим с растворами натрия лактата и натрия бикарбоната для инъекций. При необходимости может комбинироваться с менадиона натрия бисульфитом и аминокапроновой кислотой.
В одной таблетке Дицинона содержится 60,5 мг лактозы (допустимая высшая доза этого вещества – 5 грамм). Таблетки противопоказаны пациентам с лактазной недостаточностью, врожденной непереносимостью глюкозы, нарушениями всасывания глюкозы и галактозы. Рейтинг: 4,6 - 63 голоса
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Эндометриоз неуточненный (N80.9)
Акушерство и гинекология
Общая информация
Краткое описание
Утвержден Протоколом заседания Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№23 от 12 декабря 2013 года
Эндометриоз
— хроническое, прогрессирующее, рецидивирующее и гормонозависимое заболевание при котором за пределами полости матки происходит доброкачественное разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию (1,2,5).
I. Вводная часть
Название протокола:
Эндометриоз
Код протокола
Код (коды) по МКБ-10
:
N80 Эндометриоз
N80.0 -Эндометриоз матки (аденомиоз)
N80.1- Эндометриоз яичника
N80.2- Эндометриоз маточной трубы
N80.3- Эндометриоз тазовой брюшины
N80.4- Эндометриоз ректовагинальной перегородки и влагалища
N80.5- Эндометриоз кишечника
N80.6- Эндометриоз кожного рубца
N80.8- Другой эндометриоз
N80.9- Эндометриоз неуточненный
Дата разработки протокола: 2013 год.
Сокращения:
AFS американское общество фертильности
МРТ - магнитно-резонансная томография
VAS - визуально-аналоговая шкала
ВМС - внутриматочная спираль
НПВП - нестероидные противовоспалительные препараты
Агонисты ГнРГ - агонисты гонадотропин релизинг гормонов
КОК - комбинированные оральные контрацептивы
Категория пациентов:
- С хронической тазовой болью
- Боли перед менструацией сопровождающиеся рвотой, тошнотой, являющиеся поводом для подозрения на аппендицит
- Боль во время полового акта
- С дисменореей
- С нерегулярными и болезненными менструациями
- Нерегулярные, обильные менструации
- Коричневые выделения до менструации и/или после менструации в течении 2-3 дней
- Отсутствие беременности при ее планировании
Пользователь протокола: Врач акушер-гинеколог стационара и поликлиники, хирурги, врачи общей практики.
Классификация
Клиническая классификация
: (1,2,3,4)
По локализации патологического процесса:
1. Экстрагенитальный эндометриоз (кишечника, сальника, мочевого пузыря, почек, послеоперационного рубца, пупка, легких).
2. Генитальный эндометриоз:
А. Внутренний (эндометриоз тела матки или аденомиоз), эндометриоз интрамурального отдела маточных труб);
Б. Наружный (эндометриоз яичников, ретроцервикальный эндометриоз, влагалищный эндометриоз, эндометриоз маточных труб, эндометриоз влагалищной части шейки матки, круглых связок матки, крестцово-маточных связок, брюшины, пузырно-маточного пространства и позадиматочного пространства, наружных половых органов, промежности).
Согласно Американского общества фертильности при обнаружении наружного эндометриоза во время лапароскопии необходимо определить стадию распространения эндометриоза (таб.1), основываясь на оценке лапароскопических данных и подсчете общей площади и глубины эндометриоидных гетеротопий. Выделяют 4 стадии распространения.(8,9)
Таблица 1. Классификация Американского общества фертильности от 1996г.(R-
AFS)
| Локализация | Характеристика эндометриоза | Размеры эндометриоидных гетеротопий | |||
| < 1 см | 1 - 3 см | > 3 см | |||
| Оценка в баллах | |||||
| Брюшина | Поверхностный | 1 | 2 | 4 | |
| Глубокий | 2 | 4 | 6 | ||
| Яичники | Правый | Поверхностный | 1 | 2 | 4 |
| Глубокий | 4 | 16 | 20 | ||
| Левый | Поверхностный | 1 | 2 | 4 | |
| Глубокий | 4 | 16 | 20 | ||
|
Спайки (объем поврежденной ткани) |
< 1/3 запаяно | 1/3 - 2/3 запаяно | > 2/3 запаяно | ||
| Яичники | Правый | Нежные | 1 | 2 | 4 |
| Плотные | 4 | 8 | 16 | ||
| Левый | Нежные | 1 | 2 | 4 | |
| Плотные | 4 | 8 | 16 | ||
| Трубы | Правая | Нежные | 1 | 2 | 4 |
| Плотные | 4 * | 8 * | 16 | ||
| Левая | Нежные | 1 | 2 | 4 | |
| Плотные | 4 * | 8 * | 16 | ||
| *Полностью запаянный фимбриальный отдел трубы следует оценивать ">16" | |||||
- 1 стадия (малые формы) :(1-5 баллов);
- 2 стадия (лёгкие формы): (6-15 баллов), при этом стадия 1 и 2 включает поверхностные импланты и отсутствие спаек;
- 3 стадия (умеренные формы): (16-40 баллов) множественные импланты, эндометриоидные кисты диаметром менее 2см, небольшое количество спаек;
- 4 стадия (тяжёлые формы): (более 40 баллов) эндометриоидные кисты диаметром более 2см, значительные спайки труб или яичников, обструкция маточных труб, поражение кишки и/или мочевыводящих путей.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные
1. Жалобы
2. Вагинальное исследование (на 5-7 и 18-22 д.м.ц.)
3. УЗИ органов малого таза (на 5-7 и 18-22 д.м.ц.)
4. Кольпоскопия (на 5-7 и 18-22 д.м.ц.)
5. Гистероскопия на 5-7 день менструального цикла
Дополнительные диагностические мероприятия применяются при подозрении на глубокую инвазивную форму заболевания (т.е. поражение кишечника или мочевого пузыря) могут потребоваться вспомогательные тесты, такие как колоноскопия, цистоскопия, ректальная ультрасонография и МРТ. (11,13).
NB! Общее убеждение, что предварительная лапароскопия должна всегда выполняться, чтобы точно диагностировать заболевание, нужно подвергнуть сомнению, поскольку нехирургическая диагностика эндометриоза продемонстрировала свою высокую надежность (1,13).
Диагностические критерии
Жалобы и анамнез
Из анамнеза следует обратить внимание на наличие эндометриоза у ближайших родственников, на особенности менструальной и репродуктивной функции, число беременностей их течение и исход, перенесенные заболевания половых органов и операции на гениталиях (III-A).
Основные жалобы
1. Болевой синдром
различной степени выраженности, в зависимости от менструального цикла;
Боль, связанная с эндометриозом, может представить любую из нижеследующих:
- болезненная менструация (дисменорея);
- болезненные половые контакты (диспареуния);
- болезненное мочеиспускание (дизурия);
- болезненная дефекация (дисхезия);
- боли в пояснице или внизу живота;
- хроническая тазовая боль (нециклическая брюшная и тазовая боль, продолжающаяся, по крайней мере, в течение 6 месяцев).
Для характеристики тяжести/интенсивности боли в большинстве клинических исследований используются стандартные методы, которые редко применяются в клинической практике, например, визуальная аналоговая шкала (visual analogue scale (VAS), представляющая градацию боли от 0 (нет боли) до 10 (нестерпимая боль) (1,8,9).
2. Нарушение менструальной функции по типу гиперполименорреи, дисменорреи, наличия пред- и постменструальных кровянистых выделений.
3. Бесплодия.
4. Атипичные проявления: циклическая боль в ногах или пояснично-крестцовый радикулит (вовлечение нервов), циклическое ректальное кровотечение или гематурию (инвазия в кишечник или мочевой пузырь). Эти симптомы свидетельствуют о вовлечении в процесс других органов.
Врачу на заметку! Симптомы бывают разнообразными, однако вышеуказанные симптомы являются наиболее вероятными признаками эндометриоза. Врач должен знать об атипичных картинах. (I)
Физикальные исследования:
- При специальном гинекологическом осмотре
необходима визуальная оценка состояния наружных половых органов, влагалища и шейки матки с помощью зеркал и кольпоскопа. Обнаружение ретропозиция матки, ограничение ее подвижности, чувствительность при движении за шейку матки, напряжение крестцово-маточных связок, наличие образований в области яичников, подтверждает эндометриоз, однако иногда эти симптомы могут отсутствовать (III). (1,2,3)
- Ректовагинальное исследование
при подозрении на распространенные формы эндометриоза (III). (1,2,8,9)
Лабораторные
не специфичны
- Структурно-оптическое исследование плазмы крови на эндометриоз как неинвазивный метод для диагностики и контроля за эффективностью проводимой терапии (IIIC) (10,11).
- Нет необходимости в рутинном определении СА 125 для диагностики эндометриоза (IID).
На сегодняшний день ни один из биомаркеров не утверждены как неинвазивный тест на эндометриоз.
Инструментальные исследования
1. УЗИ
первая линия диагностики при подозрении на эндометриоз. (1,2,3,4)
Трансвагинальное ультразвуковое сканирование, поданным ряда исследователей, не позволяет выявить поверхностные эндометриоидные имплантаты на брюшине малого таза, но обеспечивает надежную диагностику эндометриоидных кист яичников с чувствительностью 75% и специфичностью 75% (8,9,12).
Наиболее характерные эхографические признаки эндометриоидных кист яичников является:
- относительно небольшие размеры кисты, диаметр которой обычно не превышает 7 см;
- расположение сзади или сбоку от матки;
- наличие средней и повышенной эхогенности несмещаемой мелкодисперсной взвеси;
- двойной контур образования.
Сонографические признаки аденомиоза:
- увеличение размеров матки, в основном передне-заднего размера (80%);
- преимущественное увеличение одной из стенок матки (81,8%);
- наличие в миометрии зоны повышенной эхогенности, занимающей более половины толщины стенки матки (96%);
- обнаружение в зоне повышенной эхогенности анэхогенных включений диаметром от 3,3 до 6 мм, содержащих мелкодисперсную взвесь (11%);
- появление в месте расположения патологического образования множественных полос средней и низкой эхогенности, перпендикулярных полости сканирования (53,8%);
- выявление в области переднего фронта сканирования зоны повышенной эхогенности, а в области дальнего фронта - анэхогенности (57,6%);
2. МРТ высоко чувствительный метод диагностики при эндометриоидных кистах и аденомиозе. Чувствительность 88%, специфичность 91% (8,9,12).
3. Гистероскопия для диагностики аденомиоза.
4. Кольпоскопия для диагностики эндометриоза шейки матки.
5. УЗИ ректальным датчиком при ретроцервикальном эндометриозе (8,9,12).
6. Лапароскопия - золотой стандарт диагностики наружного эндометриоза, позволяющий визуализировать и провести гистологическое исследование (1,13).
7. При распространенных формах эндометриоза (например, распространение на кишечник или мочевой пузырь) рекомендуется проведение дополнительных методов диагностики, таких как колоноскопия, цистоскопия, уретероскопия, внутривенная урография (1).
| Специальные диагностические процедуры при распространенном эндометриозе (на основе принципов немецкого общества акушеров гинекологов) (12,13) | |
| Колоноскопия | Исключение первичного заболевания кишечника, стеноз, внешнего давления(только пациентам с желудочно-кишечными кровотечениями и/ или женщины > 35 |
|
МРТ |
поражение мочевого пузыря, стеноз мочеточника, аденомиоз |
|
Ректальное ультразвуковое исследование |
поражение кишечной стенки, глубина инвазии, распространенность опухоли |
| УЗИ почек | гидронефроз, стеноз мочеточника |
| Цистоскопия | поражение мочевого пузыря |
Показания для консультации специалистов:
в зависимости от сопутствующей патологии.
Дифференциальный диагноз
Дифференциальный диагноз
проводиться со следующими заболеваниями:
| Матка |
Первичная дисменорея Миома матки |
| Кишечник |
Синдром раздраженного кишечника Хронические воспалительные заболевания кишечника Опухоли ЖКТ Хронические запоры |
| Мочевой пузырь |
Инфекция мочевыделительной системы Мочекаменная болезнь |
| Яичники |
Овуляторные боли Опухоли яичников Кисты яичников (апоплексия, перекрут и т.д.) |
| Маточные трубы и мезосальпинкс |
Внематочная беременность Тубоовариальные образования Перитонит |
| Общие заболевания | Мышечная боль, неврологическая боль, спаечная болезнь, новообразованиями органов малого таза |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение за рубежом
Получить консультацию по медтуризму
Лечение
Цели лечения:
-
снизить выраженность болей,
- устранить нарушения менструального цикла и диспареунию,
- увеличить способность к оплодотворению при бесплодии.
Тактика лечения
Немедикаментозное:
Согласно двум систематическим обзорам, можно полагать, что чрескожная электрическая стимуляция нервов, иглоукалывание, электрофорез витамином B1, Е и магнием может помочь облегчить дисменорею. На сегодня существует мало доказательств немедикаментозного лечения. Однако подобное лечение подходящий вариант для женщин, которые предпочитают не использовать лекарства или хотите свести к минимуму потребление НПВП, а также если женщина считает, что они могут быть полезны для ее общего обезболивания и / или улучшения качества жизни, или работа в сочетании с традиционной терапией.
Медикаментозное (гормональное) лечение.
Терапия
подбирается индивидуально в зависимости от возраста, реализации репродуктивной функции, локализации эндометриоза.
1.
Гормонотерапия
В настоящее время гормональная терапия эндометриоза включает:
- Препараты первой линии - комбинированные оральные контрацептивы и прогестины
- Препараты второй линии - агонисты гонадолиберинов (ГнРГ), ВМС с левоноргестрелом
- Другие препараты - даназол, ингибиторы ароматаз, НПВП и анальгетики
Соотношение эффективности и побочных действий медикаментозного лечения эндометриоза (мнение экспертов США, Европы и России)

КОК низкодозированные с выраженным антипролиферативным эффектом в непрерывном или циклическом режиме можно рассматривать как первая линия препаратов (I-A)
- Диеногест 2мг в непрерывном режиме не менее 6 месяцев также можно отнести к препаратам первой линии (I-A)
- Агонисты ГнРГв сочетании с addback терапией и ВМС с левоноргестрелом относятся ко второй линии препаратов (I-A)
- При назначении агонистов ГнРГ в сочетании с addback терапией рекомендуется 6-месячный и более длительный курс (I-A)
- До улучшения самочувствия в процессе хирургического или медикаментозного лечения с обезболивающей целью возможно применение нестероидных противовоспалительных препаратов (III-A)
- При направлении на ЭКО пациентов с подтвержденным эндометриозом назначение агонистов ГнРГ с addback терапией от 3 до 6 месяцев перед ЭКО значительно улучшает результаты ЭКО (I)
Медикаментозное лечение в виде гормонального подавления при бесплодии связанным с эндометриозом является неэффективным и не должны быть предложены (I-E)
Показаниями для гормонотерапии являются:
- Эндометриоз яичников (эндометриомы не более 4 см)
- Аденомиоз
- Ретроцервикальный эндометриоз
- Подозрение на эндометриоз болевой синдромом (см.схему)
2. Негормональная терапия
В период ожидания эффекта от проведенного медикаментозного или хирургические методов лечения эндометриоза, с целью куппирования болевого синдрома могут использоваться анальгетики, начиная от НПВП до опиоидов. (III-A).

NB!
Так как никакого специфического лечения не существует, оно должно быть эффективным и безопасным, нацеленным на облегчение симптомов и использоваться до возраста менопаузы или пока не встанет вопрос о беременности (Рекомендации SOGC (1)).
Хирургическое лечение (лапароскопия)
Показания для хирургического лечения
(1,6):
- Бесплодие
- Эндометриоидные кисты более 4 см в диаметре
- При безэффективности медикаментозной терапии
Иссечение или удаление эффективно снижают болевой синдром (I).
С целью уменьшения боли, профилактики рецидивов, а также для получения гистологического подтверждения при эндометриомах наиболее эффективным методом является удаление или иссечение, чем дренирование или прижигание(I).
Лапароскопическое рассечение маточных нервов как монотерапия не оказывает значимого эффекта в лечении эндометриоз-ассоциированных болей (I)
При бессимптомном течении эндометриоза или эндометриоз случайная находка, то данные пациенты не требуют какого-либо хирургического или медикаментозного лечения (III-A).
Хирургическое лечение можно предложить пациентам при безэффективности медикаментозного лечения эндометриоз ассоциированной боли (III-A).
Хирургическое лечение распространенных форм может потребовать мультидисциплинарный подход (III-A).
Эндометриомы диаметром 4 см и болееу женщин с тазовой болью должны быть по возможности удалены (I-А).
Пациентам, не планирующим беременность, после хирургического лечения эндометриоза яичника необходимо рекомендовать КОК (циклический или непрерывный режим) (I-А).
Пресакральная и/или ретросакральная нейроэктомия может рассматриваться в качестве дополнения к хирургическому лечению эндометриоза ассоциированныхболей. (I -А).
Хирургическое лечении при бесплодии и эндометриозе
- Лапароскопическое лечение малых и средних форм эндометриоза повышает частоту наступления беременности, независимо от метода лечения. (I)
- Является спорным эффективность хирургического лечения при распространенных и тяжелых формах эндометриоза на фертильность (II)
- Лапароскопическое удаление эндометриоза яичников, диаметром 4 см и более может улучшить фертильность. (II)
Первичная профилактика:
профилактические мероприятия по предотвращению воздействия факторов риска на развитие заболевания (13).
К факторам риска по развитию эндометриоза можно отнести следующие:
1. наследственную предрасположенность (примерно у 40 % женщин с этим фактором риска возникает данная патология);
2. возраст;
3. нарушение менструального цикла (болезненные, длительные, обильные менструации, короткий менструальный цикл менее 27 дней);
4. отсутствие родов или 1 роды в течение жизни;
5. частые аборты и диагностические выскабливания матки;
6. продолжительное использование внутриматочных контрацептивов;
7. отсутствие овуляции.
Дальнейшее ведение:
Эндометриоз это хроническое, рецидивирующее заболевание, которое может потребовать долгосрочного наблюдения (I).
Индикаторы эффективности лечения
:
- частота рецидивирования эндометриоза;
- сроки между прекращением лечения и развитием рецидива;
- частота развития побочных эффектов.
При наличии болей:
- снижение интенсивностей болей;
- субъективное улучшение состояния.
При снижении способности к оплодотворению
:
- общая частота наступления беременности;
- частота рождения здоровых детей.
Препараты (действующие вещества), применяющиеся при лечении
Группы препаратов согласно АТХ, применяющиеся при лечении
Госпитализация
Показания к госпитализации
Плановая госпитализация
- Для уточнения диагноза и проведения инвазивных диагностических методов (гистероскопия, лапароскопия);
- Проведения хирургического лечения (эндометриоз яичников, эндометриоз послеоперационных рубцов, ретроцервикальный эндометриоз, при непереносимости или отсутствии эффекта от гормональных препаратов, сочетание эндометриоза с другими гинекологическими заболеваниями);
- Отсутствие клинического эффекта от консервативной терапии болевого синдрома в течение 6 месяцев;
- Бесплодие.
Экстренная госпитализация
- Аденомиоз при наличии метроменоррагии для гистероскопии или хирургического лечения.
- Выраженный болевой синдром, не купирующийся лекарственными препаратами.
- Разрыв эндометриоидной кисты.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1 SOGC CLINICAL PRACTICE GUIDELINE Journal of Obstetrics and Gynaecology Canada, July 2010 2 The ESHRE Guideline on Endometriosis 2008 3 Diagnosis and Management of Endometriosis American Family Physician, 2006 4 CNGOF Guidelines for the Management of Endometriosis Issued 29 nov, 2006 5 Endometriosis. Atlanta (GA): American College of Obstetricians and Gynecologists (ACOG); 2008. 6 Surgery for Endometrioma. The Cochrane Collaboration Hart R.J., Cochranelib. 2011 7 Surgery for endometriosis-associated infertility: a pragmatic approach PaoloVercellini et.al. Human Reproduction, vol 34, № 3, 2009 8 The materials of 2nd Asian Conference of Endometriosis 2012, Istanbul 9 The materials of 2nd European Conference of Endometriosis 2012, Italy 10 Определение диагностической значимости процессов структурообразования сыворотки крови у женщин с генитальным эндометриозом Дощанова А. М. и соавторы, 2001 Состояние и перспективы развития современной медицины в новом тысячилетии: Сб. научных статей 11 Endometriosis: current and future medical therapies Vercellini P, et al. Best Pract Res Clin Obstet Gynaecol 2008;22(2):275–306 12 TVS, RES and MRI for surgery in deep endometriosis Bacivi, Fertil.Steril.,2009 13 Endometriosis – Pathogenesis, Diagnosis, and Therapeutic Options for Clinical and Ambulatory Care Schweppe KW, Rabe T, Langhardt M, Woziwodzki J Petraglia F, Kiesel L J. Reproduktions med. Endokrinol 2013; 10 (Sonderheft 1), 102-119
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
Дощанова А.М., - врач высшей категории, д.м.н., профессор, врач высшей категории, заведующая кафедрой акушерства и гинекологии по интернатуре АО «МУА».
Тулетова А.С. - врач первой категории, докторант кафедры акушерства и гинекологии по интернатуре АО «МУА»
Рецензенты:
врач высшей категории, д.м.н., профессор Рыжкова С.Н.
Указание на отсутствие конфликта интересов: отсутствуют.
Указание условий пересмотра протокола: Каждые 5 лет в связи с обновлением доказательной базы.
IV. Приложение
1. Диагностические исследования:
| № | Основные диагностические исследования | Кратность применения | Вероятность применения |
| 1 |
Вагинальное исследование |
на 5-7 и 18-22 д.м.ц. | 100% |
| 2 |
УЗИ органов малого таза |
на 5-7 и 18-22 д.м.ц. | 100% |
| № | Дополнительные исследования | Кратность применения | Вероятность применения |
| 1 | Кольпоскопия | на 5-7 и 18-22 д.м.ц. | по необходимости |
| 2 |
Гистероскопия |
на 5-7 день менструального цикла | по необходимости |
| 3 | Колоноскопия | 1 раз | по необходимости |
| 4 | Цистоскопия | 1 раз | по необходимости |
| 5 | Ректальная ультрасонография | 1 раз | по необходимости |
| 6 | МРТ | 1 раз | по необходимости |
| 7 | Структурно оптическое исследование сыворотки | до лечения и в динамике во время лечения через каждые 3 месяца | по необходимости |
2. Изделия медицинского назначения и лекарственных средств
| № | Основные | Кол-во в сутки | Длительность применения |
| 1 | Диеногест 2мг (Визанне) | 2мг в день | Непрерывно 24 недели |
| 2 | Золадекс | - | 1 раз в месяц или в три месяца |
| 3 | Диферелин | - | 1 раз в месяц |
| 4 | Диферелин-депо | - | 1 раз в три месяца |
| 5 | КОК (монофазные, низкодозиолванные) | 1 таб в день | Непрерывно 3-6 мес |
| 6 | ВМС с левоноргестрелом | - | на 5 лет |
| № | Дополнительные | Кол-во в сутки | Длительность применения |
| 1 | НПВС (свечи ректальные, таблетки) | 1-2 раза в день | 5-7 дней |
| 2 | Даназол | 400мг | Непрерывно 6 мес |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Общие сведения
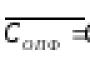
Кратность пенообразователя (полученной воздушно-механической пены) в равной мере зависит как от физико-химических свойств исходного пеноконцентрата общего или целевого назначения, так и от технических особенностей генераторов пены , имеющих специфические конструктивные ограничения www.spena.ru Генерация пены, рабочий раствор пенообразователя, генераторы пены, кратность пены. .Значение кратности пены К определяют по формуле:
| K=V п / V p | (1) |
где V п - объем пены, равный объему мерной емкости, дм 3 ;
V p - объем использованного жидкого заряда огнетушителя, дм 3 ГОСТ Р 50588-2012 "Пенообразователи для тушения пожаров. Общие технические требования и методы испытаний" .
Классификация пен
В зависимости от величины кратности пены разделяют на четыре группы:- пеноэмульсии , К;
- низкократные пены , 3 ;
- пены средней кратности , 20 ;
- пены высокой кратности , К > 200 Шароварников А.Ф., Шароварников С.А. Пенообразователи и пены для тушения пожаров. Состав, свойства, применение. М.: Пожнаука, 2005. - 335 с. .
" style="border: solid 1px #CCCCCC; display:inline-block; height:200px">
с помощью ручного пожарного ствола ОРТ-50
Получение пены низкой кратности
с помощью ручного пожарного ствола ОРТ-50
style="border: solid 1px #CCCCCC; display:inline-block; height:200px">
Получение пены высокой кратности
с использованием
Получение пены высокой кратности
с использованием
стационарных систем пожаротушения
Применение пены различной кратности www.pozhproekt.ru ОРТ-50 www.heatandcool.ru Тушение пожара с помощью пены: преимущества и особенности
Применение пен различной кратности
В практике тушения пожаров используются все четыре вида пены , которые получают различными способами и с помощью разных устройств:- пеноэмульсии - соударением свободных струй раствора, для тушения пожаров нефти в амбарах;
- низкократные пены - в пеногенераторах, в которых эжектируемый воздух перемешивается с раствором пенообразователя ;
- пена средней кратности - на металлических сетках эжекционных пеногенераторов;
- пена высокой кратности - в генераторах с перфорированной поверхностью тонких металлических листов или на специальном оборудовании, в результате принудительного наддува воздуха в пеногенератор от вентилятора.
- хорошо проникают в помещения, свободно преодолевают повороты и подъемы;
- заполняют объемы помещений. вытесняют нагретые до высокой температуры продукты сгорания (в том числе токсичные), снижают температуру в помещении в целом, а так же строительных конструкций и т.п.;
- прекращают пламенное горение и локализуют тление веществ и материалов, с которыми соприкааются;
- Создают условия для проникновения ствольщиков к очагам тления для дотушивания (при соответствующих мерах защиты органов дыхания и зрения от попадания пены) Теребнев В.В., Смирнов В.А., Семенов А.О., Пожаротушение. (Справочник), 2-е издание. – Екатеринбург: ООО «Издательство «Калан», 2012. – 472 с. .
Подвижность стенок каналов определяется природой поверхностноактивных веществ, содержащихся в пенообразователе.
Предельное напряжение сдвига (прочность) адсорбционного слоя молекул вторичных алкилсульфатов натрия очень низко, поэтому в процессе обезвоживания пены поверхность каналов движется вместе с раствором. При добавлении к этому пенообразователю жирных спиртов, например тетрадецилового спирта, образуется композиция, которая обеспечивает высокую прочность адсорбционного слоя и придает неподвижность поверхности каналов, что резко снижает скорость течения жидкости и замедляет процесс синерезиса пены.
Пенообразователь, содержащий вторичные алкилсульфаты натрия и добавки высших жирных спиртов, называется «Сампо». В нем, наряду с указанными поверхностно-активными компонентами, содержатся вещества, предотвращающие расслоение системы при низких температурах и повышающие термическую устойчивость пены.
Пенообразователи представляют собой концентрированные водные растворы поверхностно-активных веществ, содержание которых обычно составляет 25 % масс.
Рабочие растворы, из которых непосредственно образуется пена в генераторах, содержат 3...6 % объема пенообразователя, т. е. 1...2 % масс, поверхностно-активного вещества.
Минимальное содержание молекул ПАВ в пенообразующем рабочем растворе определяется необходимостью обеспечить на вновь сформированной поверхности пенных пленок плотный монослой адсорбированных молекул пенообразователя.